13/03/2025
El nacimiento de un bebé prematuro es, sin duda, un acontecimiento que puede ser profundamente desconcertante para los padres. La llegada anticipada de un hijo que aún debía permanecer semanas en el vientre materno genera un torbellino de emociones: preocupación, inseguridad, miedo, pero también una inmensa esperanza y una fuerza sobrehumana para proteger y ayudar al pequeño a salir adelante. Adaptarse a esta nueva realidad, a menudo en el entorno intensivo de una UCIN (Unidad de Cuidados Intensivos Neonatales), implica entender sus necesidades únicas y superar barreras emocionales. Este artículo busca ser una guía completa para los padres, abordando desde los miedos más íntimos hasta los cuidados médicos esenciales y las estrategias de apoyo para el desarrollo de su bebé prematuro.
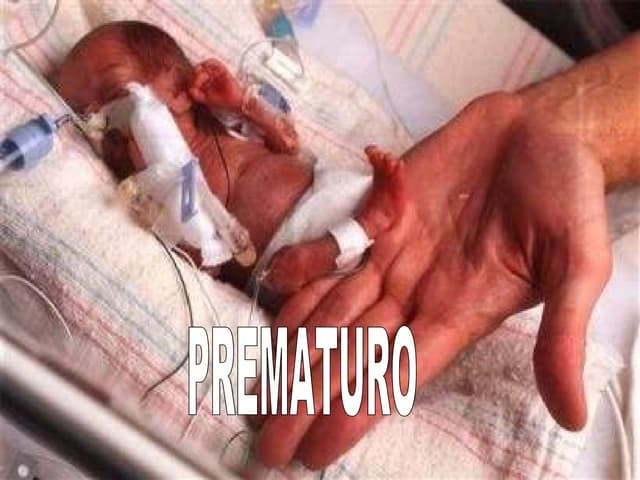
- Superando el Miedo a Tocar a tu Bebé Prematuro
- Nutrición Especializada para el Crecimiento del Prematuro
- El Reflujo Gastroesofágico (ERGE) en Prematuros: Comprender y Actuar
- El Peso del Nacimiento Prematuro: Cifras y Significados
- Equipamiento y Cuidados Específicos
- Apoyo Integral para la Familia
- Preguntas Frecuentes sobre el Recién Nacido Prematuro
- ¿Es normal sentir miedo al tocar a mi bebé prematuro?
- ¿Qué es el método canguro y por qué es importante?
- ¿Cuál es la mejor alimentación para un bebé prematuro?
- ¿Qué es el ERGE y cómo se diagnostica en prematuros?
- ¿Son seguros los medicamentos para el reflujo en prematuros?
- ¿Qué peso se considera 'bajo' para un recién nacido?
- ¿Cómo puedo apoyar a mi bebé prematuro en el hospital?
- Conclusión
Superando el Miedo a Tocar a tu Bebé Prematuro
Uno de los sentimientos más comunes y comprensibles que experimentan los padres de un recién nacido prematuro es el miedo a tocarlo. Su fragilidad, su pequeño tamaño y los múltiples equipos médicos que a menudo los rodean, pueden generar una sensación de vulnerabilidad extrema. Es una reacción natural pensar que un contacto podría dañarlos, pero la realidad es que el contacto temprano es un estímulo tan importante como el alimento para su desarrollo.
Los bebés prematuros, al igual que cualquier recién nacido, tienen una profunda necesidad de estar en contacto con sus padres, especialmente con la madre. No están incapacitados para recibir afecto a través de caricias, masajes y el contacto piel con piel. De hecho, este contacto es crucial para mejorar sus habilidades neurológicas. Abrazar, acariciar, tocar, cantar y hablarle a tu bebé son actos terapéuticos que mejoran significativamente su desarrollo y fortalecen el vínculo afectivo.
El Poder del Método Canguro
El Método Canguro, que consiste en apoyar al bebé directamente sobre el pecho de la madre (o del padre) para un contacto piel con piel prolongado, ha demostrado ser extraordinariamente beneficioso para el desarrollo del prematuro. Sus ventajas son múltiples y van más allá del simple afecto:
- Ayuda a regular la respiración y la temperatura corporal del bebé.
- Reduce el estrés tanto en el bebé como en los padres.
- Mejora la tolerancia al dolor.
- Facilita la lactancia materna, promoviendo un agarre más efectivo.
- Fortalece el vínculo emocional entre el bebé y sus padres, un aspecto fundamental que a veces se ve dificultado por la hospitalización.
Es importante que los padres se sientan empoderados para participar activamente en el cuidado de su bebé. No duden en preguntar al personal médico cuándo y cómo pueden empezar a tener este tipo de contacto. Cada caricia, cada palabra suave, es un paso vital en el camino de su pequeño.
Nutrición Especializada para el Crecimiento del Prematuro
La alimentación es un pilar fundamental en el desarrollo del recién nacido prematuro. Para ellos, la leche materna no es solo alimento, sino una parte esencial de su tratamiento y recuperación. La elección y el método de alimentación deben ser cuidadosamente planificados y adaptados a las necesidades individuales de cada bebé.
La Leche Materna: Un Tesoro Único
La primera y mejor opción para alimentar a un recién nacido prematuro es la leche de su propia madre. Esta leche está formulada de manera específica y única para él, adaptándose a sus necesidades de desarrollo inmaduro. Inicialmente, la madre produce calostro, un líquido rico en péptidos antimicrobianos, componentes inmunomoduladores y factores de crecimiento. En madres de prematuros, esta producción de 'leche pretérmino' es similar al calostro durante un período más prolongado (al menos un mes), a diferencia de las madres de bebés a término.
Los beneficios de la leche pretérmino son incalculables:
- Ayuda a la maduración de los sistemas orgánicos del lactante.
- Protege contra enfermedades específicas de la prematuridad, como la enterocolitis necrotizante, la displasia broncopulmonar, la retinopatía del prematuro y la sepsis precoz y tardía.
- Existe una relación inversamente proporcional entre la cantidad de factores protectores en la leche materna y la edad gestacional del lactante, lo que significa que cuanto más prematuro es el bebé, más adaptada y protectora es la leche de su madre.
Además de los beneficios para el bebé, la extracción de leche materna favorece la producción láctea y fortalece el vínculo entre la madre y su hijo, que puede verse afectado por la hospitalización. Se recomienda a las mujeres embarazadas con riesgo de parto prematuro informarse sobre la extracción antenatal de calostro para tener reservas si es posible. Técnicas como el “hands on pumping” pueden aumentar la porción grasa de la leche, muy beneficiosa para grandes prematuros.
Bancos de Leche: Una Segunda Opción Vital
Si la madre no ha iniciado la lactogénesis II o tiene dificultades en la producción, la leche materna de un banco de leche es la segunda mejor opción. Es un recurso invaluable, aunque su disponibilidad es limitada. La leche donada pasa por estrictos protocolos de análisis y conservación, incluyendo la pasteurización, que, si bien garantizan su seguridad, pueden modificar algunas de sus características, como la celularidad.
Fórmulas Especializadas: ¿Cuándo y Cómo?
Cuando la leche materna propia o donada no es una opción, se recurre a la leche de fórmula para prematuros. Aunque estas fórmulas pueden resultar en tasas de crecimiento más altas, es crucial tener en cuenta que el riesgo de padecer enterocolitis necrotizante es significativamente mayor en lactantes alimentados con leche artificial en comparación con aquellos que reciben leche materna.
Es importante evitar la sobrealimentación, ya que un aumento rápido de la presión intragástrica puede contribuir al reflujo. Tomas más pequeñas y frecuentes, o cambiar la alimentación por sonda enteral de bolo a un enfoque continuo, pueden ser beneficiosas. La fórmula para recién nacidos prematuros es generalmente inapropiada para la mayoría de los pacientes cuando ingieren más de 500 ml al día o cuando su peso supera los 2500 gramos, momento en el que se suele considerar la transición a otras opciones.
Tabla Comparativa: Leche Materna vs. Fórmula para Prematuros
| Característica | Leche Materna (Propia o Donada) | Fórmula para Prematuros |
|---|---|---|
| Nutrición | Específicamente formulada, rica en péptidos antimicrobianos, inmunomoduladores y factores de crecimiento. | Altas ratios de crecimiento. |
| Protección Enfermedades | Protege contra enterocolitis necrotizante, displasia broncopulmonar, retinopatía del prematuro, sepsis. | Mayor riesgo de enterocolitis necrotizante. |
| Vínculo Emocional | Favorece el vínculo afectivo madre-bebé. | No tiene impacto directo en el vínculo emocional de la misma manera. |
| Disponibilidad | Depende de la producción materna o disponibilidad de bancos de leche (limitada). | Amplia disponibilidad. |
| Costos y Procesamiento | Extracción y conservación pueden ser costosos; leche donada requiere pasteurización que afecta celularidad. | Costos asociados a la compra; procesamiento estandarizado. |
El Reflujo Gastroesofágico (ERGE) en Prematuros: Comprender y Actuar
El reflujo gastroesofágico (RGE) es un proceso fisiológico común en todos los bebés, especialmente en los prematuros, quienes pueden experimentar de 2 a 3 eventos por hora. Sin embargo, cuando el RGE causa síntomas molestos que afectan el funcionamiento diario o provocan complicaciones, se denomina Enfermedad por Reflujo Gastroesofágico (ERGE). Distinguir entre el RGE fisiológico (los "vomitadores felices") y la ERGE patológica (los "escuálidos gritones" con malestar, irritabilidad, dificultades para alimentarse y poco aumento de peso) es un desafío.
Factores de Riesgo y Síntomas
La prematuridad es el principal factor de riesgo para el desarrollo de RGE y ERGE, debido a características anatómicas y fisiopatológicas intrínsecas, como un esófago y un esfínter esofágico inferior (EEI) más cortos, menor capacidad estomacal y una motilidad esofágica inmadura. La Relajación Transitoria del Esfínter Esofágico Inferior (RTEEI) es el mecanismo más común del RGE en esta población.
Además de la prematuridad, otros factores de riesgo incluyen:
- Anomalías anatómicas: Hernia de hiato, malrotación, estenosis pilórica, etc.
- Comorbilidades: Displasia broncopulmonar (DBP), hemorragia intraventricular, neuropatología.
- Factores fisiopatológicos: Peristalsis inefectiva, EEI hipotónico.
- Otros factores: Patrones de alimentación (frecuencia y volumen), posición del bebé (el decúbito lateral derecho y la posición en asiento de coche aumentan el reflujo), y el uso de ciertos fármacos.
Las manifestaciones clínicas de la ERGE en prematuros son inespecíficas y pueden agruparse en aerodigestivas, conductuales, cardiorrespiratorias y gastrointestinales. Los signos más comunes que llevan a considerar la ERGE en la UCIN son las apneas patológicas de origen incierto, eventos agudos que amenazan la vida, dificultades en la alimentación, enfermedad pulmonar crónica, arqueamiento e irritabilidad. Es crucial señalar que, si bien la apnea y la DBP se han asociado históricamente con el RGE, muchos estudios no han demostrado una relación causal o temporal directa, sugiriendo que otras etiologías multisistémicas pueden estar involucradas.
Factores de Riesgo de ERGE en Lactantes Prematuros
| Categoría | Factores Específicos |
|---|---|
| Prematuridad | Características anatómicas (UGE intratorácica, esófago/EEI más cortos, estómago reducido, tono muscular disminuido). Comorbilidades (Displasia Broncopulmonar, Hemorragia Intraventricular, Neuropatología). |
| Anomalías Anatómicas | Craneofaciales, vías aéreas, atresia esofágica, fístula traqueoesofágica, hernia diafragmática congénita, hernia hiatal, defecto de la pared abdominal, malrotación, estenosis pilórica, atresia duodenal, páncreas anular, atresia o estenosis intestinal, anomalías cerebrales estructurales. |
| Características Fisiopatológicas | Peristalsis inefectiva, respuesta exagerada de la vía aérea, Relajación Transitoria del EEI (RTEEI), EEI hipotónico. |
| Otros Factores | Patrón de alimentación (frecuencia y volumen), posición (supina, decúbito lateral derecho), terapia farmacológica (cafeína), trastornos metabólicos, infección, inflamación. |
Diagnóstico Preciso de la ERGE
Diagnosticar la ERGE en bebés prematuros es complejo, ya que no existe un "estándar de oro" definitivo. Las pruebas auxiliares proporcionan información variada, pero ninguna ofrece un panorama completo. La elección de la prueba depende de los síntomas y de lo que se busca descartar o confirmar.
- Historia y examen físico: Son fundamentales para diferenciar la ERGE de un RGE fisiológico y descartar otras afecciones graves. Una historia detallada de la alimentación es crucial.
- Estudios de fluoroscopia radiográfica: La seriada gastrointestinal superior evalúa anomalías estructurales (estenosis, hernias, malrotación), pero no la frecuencia o severidad del reflujo. El estudio de deglución por videofluoroscopia es útil para sospechas de aspiración.
- Esofagogastroduodenoscopia con biopsia: Permite el examen visual de la mucosa esofágica y la evaluación histopatológica para excluir enfermedades no relacionadas con la ERGE (como la esofagitis eosinofílica).
- Gammagrafía: Convencionalmente usada para evaluar el vaciamiento gástrico, pero su estandarización para RGE en niños es limitada.
- Monitoreo del pH esofágico (pH-metría): Detecta RGE ácido en el esófago distal, proporcionando datos sobre la frecuencia y duración de los episodios ácidos. Sin embargo, no detecta reflujo no ácido y su precisión depende de la correcta colocación del sensor.
- Monitoreo de impedancia de pH intraluminal multicanal (IIMpH): Una herramienta más avanzada que combina pH-metría con impedancia. Clasifica el RGE por su química (ácido/no ácido), duración, composición (líquido/gas/mixto) y altura. Es más sensible que solo la pH-metría y puede correlacionar síntomas con episodios de reflujo. Requiere equipo y análisis especializados.
- Estudios de motilidad/manometría esofágica: Evalúan la motilidad esofágica y los esfínteres, ayudando a determinar los mecanismos fisiopatológicos del ERGE (RTEEI, EEI hipotónico).
- Prueba de IBP: Un ensayo empírico de inhibidores de la bomba de protones (IBP) durante 2 semanas. No ha sido validada en bebés y se desaconseja en prematuros por la potencial asociación con complicaciones graves.
Opciones de Tratamiento
El tratamiento de la ERGE en prematuros debe ser individualizado, priorizando las terapias no farmacológicas, y reservando los medicamentos para casos de ERGE objetivamente probada donde los beneficios superen los riesgos.
Terapia no farmacológica:
- Posicionamiento corporal: En el hospital, las posiciones en decúbito prono y lateral izquierdo pueden disminuir el reflujo. Sin embargo, en casa, debido a las preocupaciones sobre el Síndrome de Muerte Súbita del Lactante, la Academia Americana de Pediatría (AAP) recomienda que los bebés duerman en posición supina. La posición en asiento de coche, curiosamente, aumenta el reflujo.
- Intervenciones alimentarias:
- Evitar la sobrealimentación: Tomas más pequeñas y frecuentes pueden reducir los eventos de RGE. La alimentación continua por sonda enteral puede ser preferible a la alimentación en bolo.
- Eliminación de la proteína de la leche de vaca (APLV): En casos de sospecha de alergia (síntomas similares a ERGE, antecedentes familiares), una prueba con fórmula hidrolizada o una dieta materna sin lácteos durante 2 semanas puede ser beneficiosa.
- Alimentación espesa: Pueden reducir la regurgitación visible, pero su impacto en el reflujo ácido y otros síntomas no es claro. Su uso en prematuros se asocia con riesgos como enterocolitis necrotizante, estreñimiento e hipernatremia, y la AAP lo desaconseja hasta las 44 semanas de edad posmenstrual.
Terapia farmacológica:
El uso rutinario de medicamentos antirreflujo en prematuros es controvertido y no está ampliamente apoyado por la evidencia científica, dada la inmadurez de sus sistemas y los posibles efectos adversos.
- Procinéticos (domperidona, metoclopramida, eritromicina): Mejoran la motilidad gastrointestinal, pero no han demostrado mejorar los síntomas de la ERGE en bebés y se asocian con efectos adversos neurológicos o cardíacos (cisaprida retirada del mercado). La eritromicina se asocia con estenosis pilórica infantil.
- Antagonistas del receptor de histamina 2 (H2RA - ranitidina, famotidina): Reducen la producción de ácido gástrico. Sin embargo, su uso prolongado se asocia con taquifilaxia y eventos adversos graves en prematuros de muy bajo peso, como mayor incidencia de enterocolitis necrotizante, sepsis, neumonía y muerte. La ranitidina, en particular, ha sido retirada del mercado por la FDA debido a la presencia de un probable carcinógeno.
- Inhibidores de la bomba de protones (IBP - omeprazol): Potentes bloqueadores de la producción de ácido. Aunque pueden reducir la exposición al ácido, no siempre mejoran las manifestaciones clínicas y se asocian con resultados adversos como sobrecrecimiento bacteriano, enterocolitis necrotizante e infecciones respiratorias. La FDA desaconseja su uso en bebés sanos sin evidencia de enfermedad inducida por ácido.
Terapia quirúrgica:
La funduplicatura (parcial o completa) es un paso extremo que solo se considera en bebés con ERGE refractaria al manejo médico óptimo, siempre con el consentimiento informado de los padres.
El Peso del Nacimiento Prematuro: Cifras y Significados
La edad gestacional y el peso al nacimiento están directamente relacionados. Un recién nacido prematuro, por definición, es aquel que nace antes de las 37 semanas de gestación. Con frecuencia, estos bebés también presentan un bajo peso al nacimiento (BPN).

- Se considera bajo peso al nacimiento (BPN) cuando el bebé no alcanza los 2500 gramos.
- Se habla de muy bajo peso al nacimiento cuando es menor de 1500 gramos.
- Y se clasifica como extremadamente bajo peso al nacimiento si el bebé no alcanza los 1000 gramos.
Aunque la supervivencia de los prematuros ha mejorado drásticamente en las últimas décadas, especialmente en los de menor peso y edad gestacional, un porcentaje significativo puede arrastrar secuelas de diversa gravedad. El peso al nacer es un indicador clave de la inmadurez y los posibles desafíos de salud que enfrentará el bebé.
Equipamiento y Cuidados Específicos
El entorno de la UCIN está lleno de equipos especializados diseñados para apoyar la vida de los bebés prematuros. Entender el propósito de algunos de ellos puede ayudar a los padres a sentirse más tranquilos y familiarizados con el proceso de cuidado.
La Hoja Correcta para la Intubación
En el caso de que un recién nacido prematuro necesite asistencia respiratoria invasiva, el procedimiento de intubación es común. Para estos pequeños, la hoja correcta para el laringoscopio es la de tamaño N.° 0. En el caso de bebés muy prematuros, la hoja N.° 00 es una opción. La rapidez es clave en este procedimiento, idealmente debe completarse en menos de 30 segundos, lo que resalta la importancia de un trabajo en equipo eficaz por parte del personal médico.
Apoyo Integral para la Familia
Atender a una familia con un recién nacido prematuro va más allá de los cuidados médicos del bebé; implica un apoyo fundamental a los padres en todos los aspectos.
Comunicación con el Equipo Médico
Es vital establecer una comunicación fluida y clara con los médicos y el personal de enfermería. No hay que tener miedo a hacer todas las preguntas necesarias, incluso las que parezcan insignificantes. Sentirse bien informado y comprendido por quienes cuidan de su bebé es crucial para el bienestar de los padres y, por ende, para el del bebé.
La Red de Apoyo
El apoyo de familiares y amigos es esencial, tanto si el bebé permanece hospitalizado como si ya está en casa. Compartir experiencias con otros padres de bebés prematuros también puede ser muy positivo. Los grupos de apoyo, ya sean presenciales o en línea, ofrecen un espacio para intercambiar sensaciones y preocupaciones, sentirte identificado y recibir consuelo y consejos prácticos.
El Enfoque en el Presente
Es natural que la fragilidad del bebé genere pensamientos negativos sobre su futuro. Sin embargo, es fundamental que los padres intenten centrarse en el presente, en el aquí y ahora. Cada pequeño avance, cada día de progreso, es una victoria que merece ser celebrada. Mantener una perspectiva positiva, aunque desafiante, es un acto de amor y fortaleza.
Vuestras Decisiones Son Clave
Aunque el personal sanitario es altamente capacitado y pone todos los medios para que el prematuro evolucione adecuadamente, y aunque familiares y amigos ofrezcan su opinión, las decisiones más importantes sobre el cuidado y el futuro de su bebé son siempre vuestras. Los padres son los principales defensores de sus hijos y tienen el derecho y la responsabilidad de tomar las riendas en esta situación especial.
Preguntas Frecuentes sobre el Recién Nacido Prematuro
¿Es normal sentir miedo al tocar a mi bebé prematuro?
Sí, es completamente normal. La percepción de su fragilidad y los equipos médicos pueden intimidar. Sin embargo, el contacto físico es vital para su desarrollo. El personal de la UCIN puede guiarte sobre cómo hacerlo de forma segura y beneficiosa.
¿Qué es el método canguro y por qué es importante?
El método canguro es el contacto piel con piel entre el bebé prematuro y sus padres. Es crucial porque ayuda a regular la temperatura, la respiración, reduce el estrés, facilita la lactancia y fortalece el vínculo emocional, siendo un estímulo terapéutico fundamental.
¿Cuál es la mejor alimentación para un bebé prematuro?
La leche materna de su propia madre es la mejor opción, ya que está formulada específicamente para sus necesidades. Si no es posible, la leche humana donada de un banco de leche es la segunda mejor alternativa. Las fórmulas para prematuros se usan cuando las anteriores no están disponibles, pero con precauciones debido a mayores riesgos de ciertas complicaciones.
¿Qué es el ERGE y cómo se diagnostica en prematuros?
El ERGE (Enfermedad por Reflujo Gastroesofágico) ocurre cuando el reflujo fisiológico causa síntomas molestos o complicaciones. Se diagnostica mediante una combinación de historia clínica, examen físico y, en algunos casos, pruebas como la impedancia de pH intraluminal multicanal (IIMpH), que ayuda a entender las características del reflujo y su relación con los síntomas.
¿Son seguros los medicamentos para el reflujo en prematuros?
No siempre. Muchos medicamentos usados para el reflujo en adultos o niños mayores no están recomendados de forma rutinaria en prematuros debido a su inmadurez y los riesgos de efectos adversos graves, como infecciones o enterocolitis necrotizante. Las terapias no farmacológicas suelen ser la primera línea de acción.
¿Qué peso se considera 'bajo' para un recién nacido?
Un recién nacido tiene bajo peso si pesa menos de 2500 gramos. Si pesa menos de 1500 gramos, se considera muy bajo peso, y si no alcanza los 1000 gramos, se denomina extremadamente bajo peso al nacimiento.
¿Cómo puedo apoyar a mi bebé prematuro en el hospital?
Además del contacto piel con piel, puedes comunicarte activamente con el equipo médico, buscar apoyo en familiares y grupos de padres, hablarle y cantarle a tu bebé, y centrarte en los avances diarios. Recuerda que tus decisiones como padre son fundamentales.
Conclusión
El camino con un bebé prematuro es un desafío que requiere paciencia, información y un inmenso amor. El miedo inicial de los padres es natural, pero el contacto y la participación activa en los cuidados son esenciales para el desarrollo del bebé y para fortalecer el vínculo familiar. Comprender las particularidades de su nutrición y condiciones médicas como el reflujo gastroesofágico, junto con el apoyo emocional y la comunicación constante con el equipo médico, son claves para transitar este viaje. Cada pequeño avance de tu prematuro es un recordatorio de su increíble fuerza y resiliencia, y tu amor y presencia son, sin duda, su medicina más potente.
Si quieres conocer otros artículos parecidos a El Viaje del Prematuro: Miedos, Cuidados y Salud puedes visitar la categoría Calzado.
