29/04/2022
La salud de nuestros pies es fundamental para mantener una vida activa e independiente. Sin embargo, ciertas condiciones pueden amenazar su integridad, a menudo de manera silenciosa y progresiva. Una de estas es la artropatía de Charcot, una afección grave que, si no se diagnostica y trata a tiempo, puede llevar a deformidades severas, úlceras y, en los casos más extremos, a la amputación. Comprender qué es, cómo se manifiesta y cuáles son las mejores estrategias para abordarla es crucial para proteger esta parte vital de nuestro cuerpo, especialmente para aquellas personas con condiciones subyacentes como la diabetes.
- ¿Qué es la Artropatía de Charcot? Una Visión Profunda
- Causas: Los Factores Detrás del Pie de Charcot
- Síntomas Clave: Cómo Reconocer el Pie de Charcot
- El Diagnóstico: Un Camino Hacia la Claridad
- Las Fases de la Enfermedad (Clasificación de Eichenholtz)
- Localización Anatómica (Clasificación de Sanders)
- Estrategias de Tratamiento: Preservando la Extremidad y la Calidad de Vida
- Prevención: El Mejor Enfoque para Proteger tus Pies
- Vivir con Artropatía de Charcot: Manejo y Calidad de Vida
- Preguntas Frecuentes (FAQ)
¿Qué es la Artropatía de Charcot? Una Visión Profunda
La artropatía de Charcot, también conocida como pie de Charcot o artropatía neuropática, es una enfermedad degenerativa y progresiva que afecta los huesos, las articulaciones y los tejidos blandos del pie y el tobillo. Se caracteriza por un debilitamiento progresivo de la estructura ósea, lo que conduce a fracturas, dislocaciones y deformidades severas. Lo más alarmante de esta condición es que, a menudo, se desarrolla sin que el paciente sienta dolor, lo que permite que la patología avance desapercibida hasta alcanzar etapas críticas.
Esta afección se observa con mayor frecuencia en personas que padecen neuropatía periférica, una condición en la que los nervios de las extremidades se dañan, perdiendo la capacidad de transmitir sensaciones, incluido el dolor. La ausencia de dolor es un factor clave en su progresión, ya que el individuo no percibe las microlesiones o traumatismos menores que ocurren en el pie, permitiendo que el daño óseo y articular se acumule sin interrupción. En un estudio reciente, se observó que el 92% de los casos de artropatía de Charcot eran de origen neuropático secundario a diabetes mellitus, lo que subraya la fuerte relación entre ambas condiciones.
Causas: Los Factores Detrás del Pie de Charcot
La artropatía de Charcot no surge de la nada; es el resultado de una combinación de factores, siendo la neuropatía periférica el pilar central. A continuación, detallamos las causas más comunes:
Neuropatía Periférica
Como se mencionó, el daño a los nervios periféricos es la causa principal. Este daño puede deberse a diversas condiciones, entre las que destacan:
- Diabetes Mellitus: Es, con diferencia, la causa más común. Los niveles elevados y crónicos de azúcar en sangre dañan los nervios y los vasos sanguíneos, llevando a la neuropatía diabética. Se estima que la artropatía neuropática está presente en el 0.8% al 7.5% de los pacientes diabéticos de larga evolución, con una prevalencia de alrededor de 1 de cada 700 diabéticos.
- Alcoholismo: El consumo excesivo de alcohol puede provocar neuropatía al dañar los nervios.
- Ciertas Infecciones: Algunas infecciones pueden afectar el sistema nervioso.
- Enfermedades Neurológicas o Metabólicas Congénitas: Menos frecuentes, pero también pueden causar neuropatía.
La pérdida de sensibilidad en el pie es el factor crítico, ya que suprime la señal de advertencia natural del cuerpo: el dolor. Esto significa que pequeñas lesiones, esguinces o fracturas pasan desapercibidas y no reciben el reposo necesario para sanar.
Traumatismos Menores y Sobrecarga
Incluso un traumatismo menor, como un esguince leve o una fractura por estrés que en una persona sin neuropatía causaría dolor y limitaría la actividad, puede desencadenar el desarrollo del pie de Charcot en individuos con neuropatía periférica. La incapacidad de sentir dolor o molestias permite que la persona siga apoyando y cargando peso sobre la extremidad lesionada. Esta continua sobrecarga agrava el daño, causando destrucción ósea y articular progresiva. La teoría mecánica sugiere que la fase prodrómica, posterior a un traumatismo, es crucial. Si no se detecta, la continua sobrecarga del pie puede causar pérdida del balance de la musculatura extrínseca, retracción del tendón de Aquiles, aplanamiento del arco longitudinal interno y sobrecarga en el tarso y metatarso, llevando a la característica deformidad del pie en mecedora.
Síntomas Clave: Cómo Reconocer el Pie de Charcot
Reconocer los síntomas de la artropatía de Charcot es fundamental para un diagnóstico y tratamiento tempranos. Aunque la ausencia de dolor puede dificultar la detección inicial, hay signos visibles a los que se debe prestar atención:
- Hinchazón: Uno de los primeros y más comunes signos es la hinchazón en el pie o el tobillo. A menudo, esta hinchazón viene acompañada de enrojecimiento y un aumento notable de la temperatura en la zona afectada. En muchos casos, los pacientes son inicialmente mal diagnosticados, e incluso puncionados, lo que puede abrir la puerta a infecciones.
- Enrojecimiento y Calor: La zona afectada puede sentirse caliente al tacto y presentar un color rojizo, similar a una infección o celulitis, lo que a menudo lleva a diagnósticos erróneos.
- Deformidad Progresiva: A medida que la enfermedad avanza, la estructura del pie comienza a colapsar. La deformidad más característica es el ya mencionado “pie en mecedora”, donde el arco longitudinal interno se aplana y el mediopié se vuelve convexo. Pueden aparecer prominencias óseas que generan puntos de hiperpresión.
- Inestabilidad y Dificultad para Caminar: El debilitamiento de los huesos y las articulaciones, junto con las deformidades, provoca una inestabilidad significativa, haciendo que caminar sea difícil y doloroso (si hay alguna sensibilidad residual) o simplemente inestable.
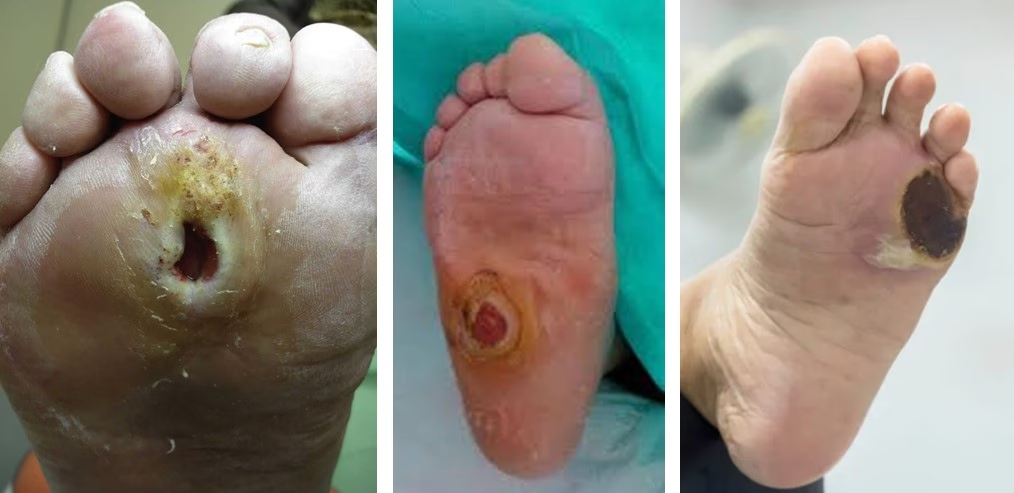
- Úlceras y Llagas: Las deformidades óseas crean puntos de presión anormales en el pie. Estos puntos, combinados con la pérdida de sensibilidad, pueden llevar al desarrollo de úlceras (llagas abiertas) que son difíciles de curar y tienen un alto riesgo de infección. En el estudio, el 46.7% de los pies afectados presentaban una úlcera, la cual remitió con la inmovilización adecuada.
El Diagnóstico: Un Camino Hacia la Claridad
El diagnóstico de la artropatía de Charcot puede ser desafiante, especialmente en sus etapas iniciales, debido a la similitud de sus síntomas con otras afecciones y la ausencia de dolor. Un enfoque multidisciplinario es clave.
Examen Clínico
El primer paso es un examen clínico exhaustivo realizado por un profesional de la salud con experiencia en patologías del pie, idealmente un ortopedista o podólogo especializado. Este examen incluirá una evaluación detallada de la historia clínica del paciente, sus síntomas y un examen físico minucioso del pie, buscando signos de hinchazón, enrojecimiento, calor, deformidades y puntos de presión.
Estudios de Imagen
Las pruebas de imagen son esenciales para confirmar el diagnóstico y evaluar la extensión del daño óseo y articular. Incluyen:
- Radiografías (Rayos X): Son la primera línea de imagen, mostrando fracturas, dislocaciones y el grado de destrucción articular.
- Resonancia Magnética (RM): Proporciona imágenes más detalladas de los huesos, articulaciones y tejidos blandos, ayudando a diferenciar la artropatía de Charcot de infecciones o tumores.
- Tomografía Computarizada (TC): Ofrece una visión tridimensional de la estructura ósea, útil para planificar intervenciones quirúrgicas.
Pruebas de Laboratorio
Se pueden realizar análisis de sangre para descartar infecciones óseas (osteomielitis) u otras condiciones que puedan imitar los síntomas del pie de Charcot. También ayudan a evaluar el control metabólico del paciente, especialmente los niveles de glucosa en sangre en diabéticos.
Las Fases de la Enfermedad (Clasificación de Eichenholtz)
La artropatía de Charcot progresa a través de distintas fases, descritas por Eichenholtz, lo que permite guiar el diagnóstico y el tratamiento. Es fundamental identificar la fase para aplicar el abordaje más eficaz.
| Fase (Eichenholtz) | Descripción | Características Clínicas | Características Radiográficas | Duración Aproximada |
|---|---|---|---|---|
| Fase 0 (Prodrómica) | Traumatismo agudo en paciente con neuropatía avanzada. | Poco o ningún dolor, edema leve, aumento de temperatura. | Normales o cambios sutiles por estrés. | Variable, puede pasar desapercibida. |
| Fase I (Inflamatoria Aguda) | Proceso inflamatorio activo y destructivo. | Edema significativo, eritema (enrojecimiento), aumento marcado de la temperatura, a veces dolor. | Fragmentación ósea, lisis (disolución) del hueso, subluxación articular. | Meses (hasta 8-12 meses). |
| Fase II (Fragmentación/Coalescencia) | La inflamación continúa, pero los fragmentos óseos comienzan a reabsorberse o unirse. | Disminución del eritema y calor, edema persistente. | Aumento de la fragmentación, inicio de la formación de callo óseo y remodelación. | 8 a 12 meses. |
| Fase III (Consolidación/Reconstrucción) | El proceso inflamatorio cesa, inicia la reparación y consolidación ósea. | Desaparición del rubor, disminución significativa del edema y calor. Deformidad residual. | Cese de la fragmentación, aparición de formación ósea, consolidación, remodelación según la carga. | 18 a 24 meses. |
En el estudio analizado, la mayoría de los pacientes se diagnosticaron en Fase II (65%), lo que resalta la dificultad de detección temprana. Solo un 3.3% se encontró en Fase 0 y un 20% en Fase I.
Localización Anatómica (Clasificación de Sanders)
Además de la fase de la enfermedad, la localización anatómica de la afectación es importante para el tratamiento. La clasificación de Sanders divide el pie en diferentes tipos:
- Tipo 1: Articulaciones metatarsofalángicas (poco frecuente, 6.7% en el estudio).
- Tipo 2: Articulaciones tarsometatarsianas (la más común, 63% en el estudio).
- Tipo 3: Mediopié (21.7% en el estudio).
- Tipo 4: Articulación tibioastragalina (tobillo) y/o subtalar (8.3% en el estudio).
El mediopié es, por lo tanto, la región más frecuentemente afectada, lo cual coincide con la literatura general sobre la artropatía de Charcot.
Estrategias de Tratamiento: Preservando la Extremidad y la Calidad de Vida
El objetivo principal del tratamiento de la artropatía de Charcot es preservar la extremidad, mantener la marcha independiente y mejorar la calidad de vida del paciente. Esto requiere un manejo multidisciplinario, donde el especialista ortopédico juega un papel crucial. El enfoque se centra en lograr un apoyo plantígrado (pie plano y estable) para prevenir úlceras y evitar la amputación, que lamentablemente ha sido un tratamiento común para esta enfermedad en el pasado.
Tratamiento No Quirúrgico: La Base de la Intervención
El tratamiento conservador es la primera línea de defensa, especialmente en las fases iniciales de la enfermedad.

- Inmovilización con Yeso de Contacto Total (TCC): Considerado el estándar de oro para el tratamiento no quirúrgico. El TCC es un yeso especialmente diseñado que distribuye la presión de manera uniforme sobre todo el pie y la pierna, minimizando la carga en las áreas dañadas y permitiendo que los huesos se curen. En la Fase I, el tratamiento puede realizarse solo con TCC. En el estudio, se colocaron un promedio de cuatro yesos por paciente, logrando disminución de la sintomatología y cierre de lesiones cutáneas.
- Descarga del Pie: Es fundamental reducir la presión sobre el pie afectado. Esto se logra mediante el uso de muletas, sillas de ruedas, patinetes para rodilla o, en fases avanzadas, botas neumáticas especiales (como el CROW - Charcot Restraint Orthotic Walker). La descarga permite que el proceso inflamatorio disminuya y la consolidación ósea progrese.
- Ortesis y Calzado Especializado: Una vez que la fase aguda ha cedido y el pie se ha estabilizado (o después de la cirugía), el uso de plantillas personalizadas y calzado terapéutico es esencial para prevenir nuevas lesiones y úlceras. Existen "zapatos Charcot" diseñados específicamente para brindar un soporte adicional y acomodar las deformidades residuales, permitiendo al paciente mantener una marcha independiente. En el estudio, el 91.7% de los pacientes lograron usar zapato comercial para la marcha.
Tratamiento Quirúrgico: Cuando la Cirugía es Necesaria
La intervención quirúrgica se reserva para casos específicos, generalmente cuando el tratamiento conservador no es suficiente o cuando hay deformidades severas que impiden la marcha funcional y el uso de calzado, o que presentan alto riesgo de ulceración. Las principales indicaciones quirúrgicas incluyen inestabilidad, úlceras crónicas recurrentes, destrucción articular adyacente, osteomielitis asociada y fracturas agudas seleccionadas. En el estudio, el 40% de los pacientes requirieron cirugía.
Las opciones quirúrgicas son variadas y se individualizan según la deformidad y la fase de la enfermedad:
- Artrodesis: Es el procedimiento más común y consiste en fusionar las articulaciones afectadas para estabilizar el pie y corregir las deformidades. Se utilizan tornillos, placas o clavos para fijar los huesos. En el estudio, la consolidación total se observó en el 93.3% de los casos tratados, sin amputaciones post-tratamiento.
- Osteotomía: Implica cortar y remodelar los huesos para corregir deformidades y mejorar la alineación del pie.
- Exostectomía: Extirpación de prominencias óseas que pueden causar puntos de presión y úlceras.
- Alargamiento de Gastrocnemios: Procedimiento para liberar la retracción del tendón de Aquiles, que a menudo contribuye a la deformidad del pie en mecedora y a la sobrecarga del antepié.
- Fijación Interna y Externa: Se utilizan tornillos, placas, varillas (fijación interna) o clavos y alambres conectados a un marco externo (fijación externa) para estabilizar los huesos.
El momento ideal para la cirugía es al finalizar la fase de fragmentación (Fase II) e iniciar la consolidación (Fase III), cuando hay una mayor probabilidad de consolidación ósea y un menor riesgo de reactivación. La alineación del pie post-tratamiento fue adecuada en el 91.7% de los casos estudiados, logrando un pie plantígrado que no limitaba la marcha.
Prevención: El Mejor Enfoque para Proteger tus Pies
Dado que la artropatía de Charcot es una condición grave, la prevención es la estrategia más eficaz, especialmente para personas con neuropatía periférica o diabetes.
- Control Estricto del Azúcar en Sangre: Para las personas con diabetes, mantener niveles óptimos de glucosa es fundamental para prevenir o retrasar el daño nervioso (neuropatía periférica) y vascular.
- Exámenes Regulares de los Pies: Las personas con diabetes deben realizarse autoexámenes diarios y visitas regulares (al menos una vez al año) a un podólogo o médico especialista en pie. Esto ayuda a detectar cualquier cambio, hinchazón, enrojecimiento, calor o lesión a tiempo.
- Calzado Protector y Adecuado: Es vital usar zapatos que brinden soporte adecuado, amortiguación y que no generen puntos de presión. Los zapatos deben ser cómodos, con buen ajuste y espacio para los dedos. Evitar caminar descalzo.
- Atención Rápida a las Lesiones: Cualquier herida, ampolla, corte o cambio en el pie, por pequeño que sea, debe ser examinado y tratado de inmediato por un profesional, incluso si no causa dolor. En el estudio, el 18% de los pacientes tuvieron una punción previa a su diagnóstico, lo que resalta la importancia de no auto-diagnosticar y tratar sin conocimiento.
Vivir con Artropatía de Charcot: Manejo y Calidad de Vida
Para quienes ya han sido diagnosticados con artropatía de Charcot, vivir con la condición implica un manejo constante y ajustes en el estilo de vida. La educación del paciente y el apoyo son esenciales para comprender la afección y aprender a cuidar los pies de manera efectiva.
El monitoreo continuo de complicaciones, como úlceras, infecciones o la reactivación de la artropatía (que se reportó en el 8% de los casos del estudio), es crucial. El tratamiento oportuno de cualquier complicación puede prevenir daños mayores y mejorar el proceso de curación. Aunque el seguimiento es prolongado (en promedio, 24 meses), el objetivo es lograr que el paciente retome sus actividades diarias con una marcha independiente y el uso de calzado comercial, lo cual se logró en el 98% de los pacientes del estudio.
Preguntas Frecuentes (FAQ)
¿Quiénes tienen mayor riesgo de desarrollar pie de Charcot?
Las personas con neuropatía periférica, especialmente aquellas con diabetes mellitus de larga evolución y mal control glucémico, son las que tienen el mayor riesgo. Otros factores incluyen alcoholismo y ciertas enfermedades neurológicas o metabólicas.
¿Es reversible la deformidad del pie de Charcot?
Una vez que la deformidad se ha establecido, no es completamente reversible de forma natural. Sin embargo, con un tratamiento adecuado, ya sea conservador (yeso de contacto total) o quirúrgico (artrodesis, osteotomías), se puede lograr una corrección significativa de la alineación y la estabilidad del pie, permitiendo una función casi normal y previniendo complicaciones.
¿Cuánto tiempo dura el tratamiento del pie de Charcot?
El tratamiento es prolongado. La fase inflamatoria aguda (Fase I) puede durar meses, y la fase de consolidación (Fase III) puede extenderse hasta 18-24 meses. El seguimiento general del paciente puede ser de al menos 24 meses, requiriendo paciencia y adherencia estricta al plan de tratamiento.
¿Puedo seguir caminando con pie de Charcot?
El objetivo principal del tratamiento es que el paciente pueda mantener una marcha independiente. Durante la fase aguda o después de la cirugía, se requiere inmovilización y descarga estricta. Una vez que el pie se ha estabilizado, con el uso de calzado ortopédico y, si es necesario, soportes, la mayoría de los pacientes pueden reanudar la marcha. En el estudio, el 98.3% de los pacientes lograron la marcha independiente.
¿Qué tipo de calzado debo usar si tengo pie de Charcot?
Es fundamental usar calzado protector y especializado. Se recomiendan zapatos con buena amortiguación, amplio espacio para los dedos, suelas rígidas y, a menudo, plantillas ortopédicas personalizadas para distribuir la presión de manera uniforme. Existen "zapatos Charcot" diseñados específicamente para acomodar las deformidades y brindar el soporte necesario.
En conclusión, la artropatía de Charcot es una condición compleja y desafiante, pero no inmanejable. El diagnóstico temprano, un enfoque de tratamiento meticuloso y multidisciplinario, y un compromiso firme por parte del paciente son los pilares para preservar la función del pie, evitar complicaciones graves como las úlceras y amputaciones, y mantener una vida lo más activa y plena posible. La educación constante sobre el cuidado del pie y la vigilancia de cualquier señal de alarma son las mejores herramientas para enfrentar esta patología y asegurar que nuestros pies sigan siendo el soporte de nuestra independencia.
Si quieres conocer otros artículos parecidos a Artropatía de Charcot: Comprende y Protege tus Pies puedes visitar la categoría Calzado.

